Cuộc chiến sinh tử trong kỳ nghỉ lễ 30/4, 1/5
Sản phụ P.T.D.H. (31 tuổi, quê ở Cai Lậy, Tiền Giang) vừa trải qua cơn thập tử nhất sinh ngay trong dịp lễ 30/4 vừa qua. Đây là một trong những trường hợp mổ đặc biệt phức tạp tại Bệnh viện Từ Dũ từ trước đến nay.
Sản phụ với nhiều vấn đề sức khỏe nghiêm trọng
Chị H. mang thai lần đầu, không có tiền căn can thiệp vào buồng tử cung trước đó, khám thai 5 lần đều đặn tại Bệnh viện Từ Dũ. Lúc thai 21 tuần siêu âm phát hiện sản phụ bị nhau bám thấp, đến 25 tuần siêu âm phát hiện nhau tiền đạo, theo dõi nhau cài răng lược thể INCRETA - PERCRETA (nhau xâm lấn bất thường, ăn xuyên qua cơ tử cung và các cơ quan lân cận gây biến chứng nghiêm trọng cho mẹ và bé).
Trước đây hơn 10 năm, chị H. được Bệnh viện Chợ Rẫy phát hiện bệnh Lupus ban đỏ. Chị điều trị suốt từ đó đến này bằng thuốc chủ yếu là Corticoid, chị tuân thủ điều trị khá tốt, tái khám đúng theo hẹn. Bệnh tạm ổn định và bác sĩ cho phép chị có thể mang thai. Sau 8 tháng, vợ chồng chị có tin vui.
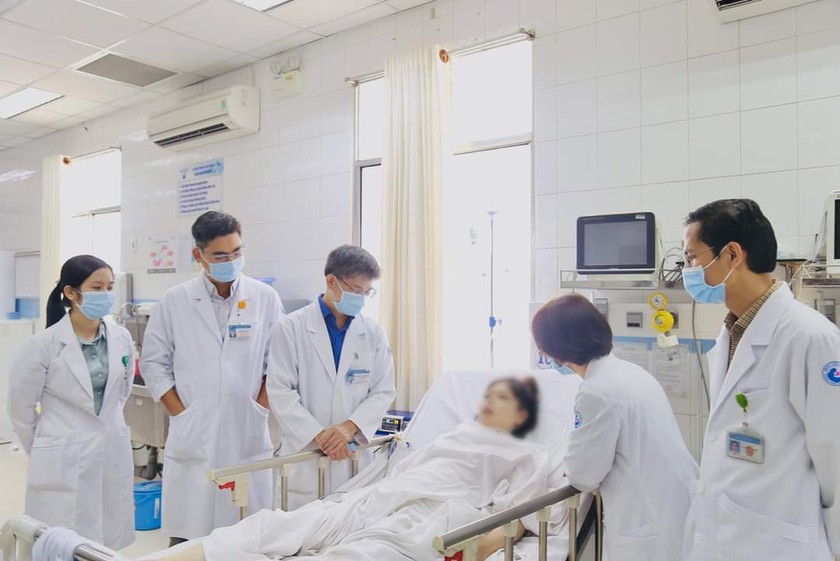
Sản phụ H. có nhiều vấn đề về sức khỏe như nguy cơ suy tim - phù phổi, nhau tiền đạo - nhau cài răng lược/Lupus có biến chứng thận - viêm phổi. Ảnh: BVCC
Ngày 15/4, chị H. thấy mệt khó thở và phù chân - tay nhiều đến Bệnh viện Chợ Rẫy tái khám phát hiện diễn tiến bệnh Lupus trở nặng, có biến chứng cơ quan đích. Chị phải nằm viện điều trị từ ngày 16/4 đến 27/4 với chẩn đoán Lupus ban đỏ có tổn thương thận - viêm phổi không đặc hiệu - nhiễm trùng tiểu - hội chứng kháng phospholipid, chị được điều trị Corticoid, kháng sinh, kháng đông.
Sau khi xuất viện được 1 ngày, chị H. thấy sưng - phù nề vùng âm hộ nhiều kèm với đau khó chịu nên gia đình đưa vào cấp cứu tại Bệnh viện Từ Dũ trưa ngày 28/4.
Các bác sĩ khám, ghi nhận bệnh nhân không khó thở, nhưng có tình trạng phù toàn thân kèm huyết áp cao 147/100mmHg, tràn dịch đa màng. Chị được điều trị hạ áp, ngừa co giật tại khoa Sản A và tiếp tục điều trị theo toa thuốc của Bệnh viện Chợ Rẫy.
Đến 10 giờ tối chị H. thấy mệt nhiều hơn kèm xuất hiện khó thở, SPO2 dao động từ 92-94%, HA 120/80 mmHg, chị được chuyển lên khu hồi sức tích cực theo dõi sát, xét nghiệm D-dimer để loại trừ nguy cơ thuyên tắc mạch phổi.
Diễn tiến đến sáng 30/4 tình hình sản phụ không cải thiện, có khả năng diễn tiến đến suy tim - phù phổi/ thai 30 tuần - nhau tiền đạo - nhau cài răng lược/Lupus có biến chứng thận - viêm phổi.
Chấm dứt thai kỳ để cải thiện sức khỏe cho sản phụ
Bệnh viện tích cực hội chẩn với nhiều chuyên khoa có liên quan. Bác sĩ chuyên khoa tim mạch Bệnh viện Chợ Rẫy khám, siêu âm tim đánh giá phát hiện có tình trạng tăng áp động mạch phổi 65mmHg, kèm hở van 2 lá - hở 3 lá 3/4, dãn 2 nhĩ - tràn dịch màng ngoài tim - suy tim. Ngoài ra Bệnh viện còn hội chẩn với bác sĩ nội thận, nội phổi, huyết học. Tất cả thống nhất cần chấm dứt thai kỳ để cải thiện tình hình sức khỏe cho sản phụ.
Chiều ngày 30/4, Bệnh viện lên kế hoạch chi tiết để thực hiện mổ lấy thai cho chị H. Vì đây là một trường hợp mổ khó, nguy cơ mất máu nhiều trên tổng trạng chị H. rất xấu với nhiều bệnh lý nền.
Đến 18 giờ tối, sản phụ được chuyển lên phòng mổ. Chị H được đặt catheter tĩnh mạch cảnh trong bên phải và đặt catheter động mạch xâm lấn để theo dõi huyết áp động mạch xâm lấn liên tục trong và sau mổ trong những trường hợp mổ phức tạp.
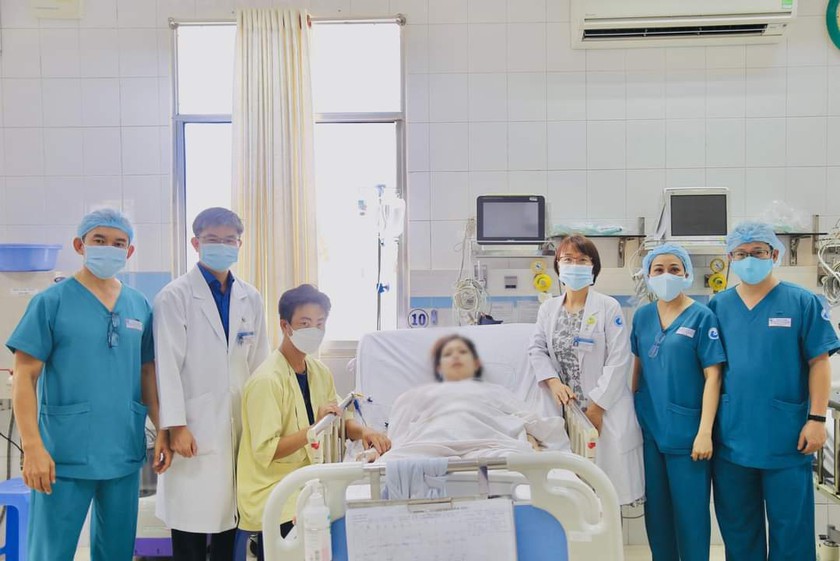
Ca bệnh của sản phụ H. là trường hợp mổ đặc biệt phức tạp của Bệnh viện Từ Dũ. Ảnh: BVCC
Ca mổ chính thức được bắt đầu lúc 19 giờ 20 phút, rạch vào bụng đường dọc giữa quan sát trong bụng có khoảng 1600ml máu sậm loãng và 1000g máu cục. Đại tràng ngang và mạc nối lớn dính chặt vào đáy và góc phải tử cung. Tiến hành gỡ dính thấy các gai nhau xâm lấn xuyên hết các lớp cơ vùng đáy thân và góc phải tử cung, xâm lấn qua cả đại tràng ngang và mạc nối lớn. Toàn bộ cơ tử cung của sản phụ còn lại rất mỏng 1-3mm. Sau khi mổ dọc thân, bác sĩ bắt ra bé gái cân nặng 1.150g.
Tiếp tục thám sát phát hiện gai nhau xâm lấn xuống đoạn thân eo bên trái xuyên qua vách chậu trái. Sau khi tiến hành cắt lọc phần gai nhau dính vào mạc nối lớn và đại tràng ngang, tiến hành cắt tử cung hoàn toàn và phần phụ phải (gai nhau xâm lấn hết phần phụ phải). Sau đó Bệnh viện mời một ekip mạch máu của Bệnh viện Chợ Rẫy tăng cường xử lý phần gai nhau xâm lấn vách chậu và mạch máu vùng chậu trái.
Các bác sĩ tiếp tục thám sát lên vùng bụng trên đặc biệt là vùng gan phát hiện có nhiều dây dính (Hội chứng Fitz - hugh - curtis) và thấy có 50g máu cục có lẫn mô giống mô gan nghi ngờ có tình trạng vỡ gan nên mời tiếp 1 ekip ngoại gan mật Bệnh viện Chợ Rẫy sang hỗ trợ. Bác sĩ gan mật sau khi gỡ dính và bộc lộ vùng gan phát hiện vỡ gan dưới bao hạ phân thùy 5 đang rỉ máu. Tiến hành cầm máu bề mặt gan, chèn ép tại chỗ không thấy chảy máu thêm. Các bác sĩ quyết định tiến hành đặt các ống dẫn lưu ở những vị trí cần thiết để theo dõi sau mổ. Cuộc mổ kết thúc lúc 1 giờ 15 phút ngày 1/5, kéo dài 6 giờ.
Với tổng lượng máu mất là 5200ml, trong suốt cuộc mổ phải truyền 8 đơn vị hồng cầu lắng 350ml, 8 đơn vị huyết tương tươi đông lạnh 200ml, 8 đơn vị kết tủa lạnh 80ml, 18 đơn vị tiểu cầu đậm đặc.
2 mẹ con vượt qua cơn nguy kịch
Đây là một trường hợp mổ đặc biệt phức tạp loại nhất nhì của Bệnh viện Từ Dũ từ trước đến nay với sự phối hợp và hỗ trợ của nhiều chuyên khoa sâu đến từ Bệnh viện Chợ Rẫy.
Sau mổ bệnh nhân phải đối diện với nhiều nguy cơ như chảy máu thứ phát, nhiễm trùng vết mổ, thuyên tắc mạch. Nguy cơ của truyền máu khối lượng lớn như sốt, tán huyết, tổn thương phổi cấp tính, quá tải tuần hoàn, rối loạn đông máu, rối loạn kiềm toan…
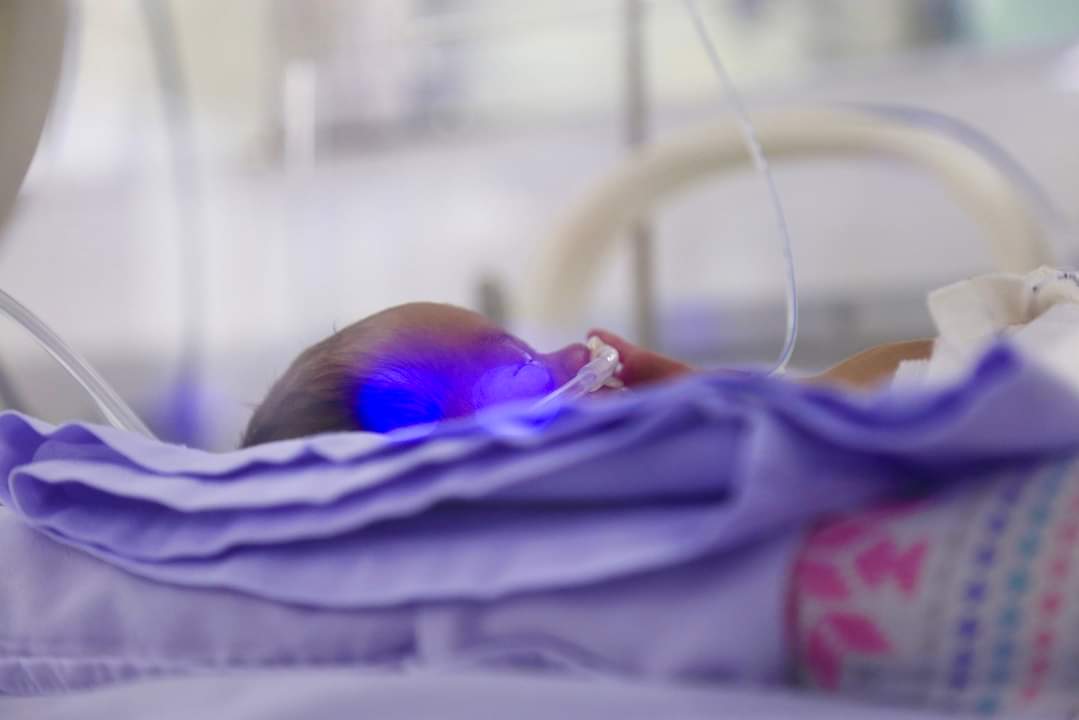
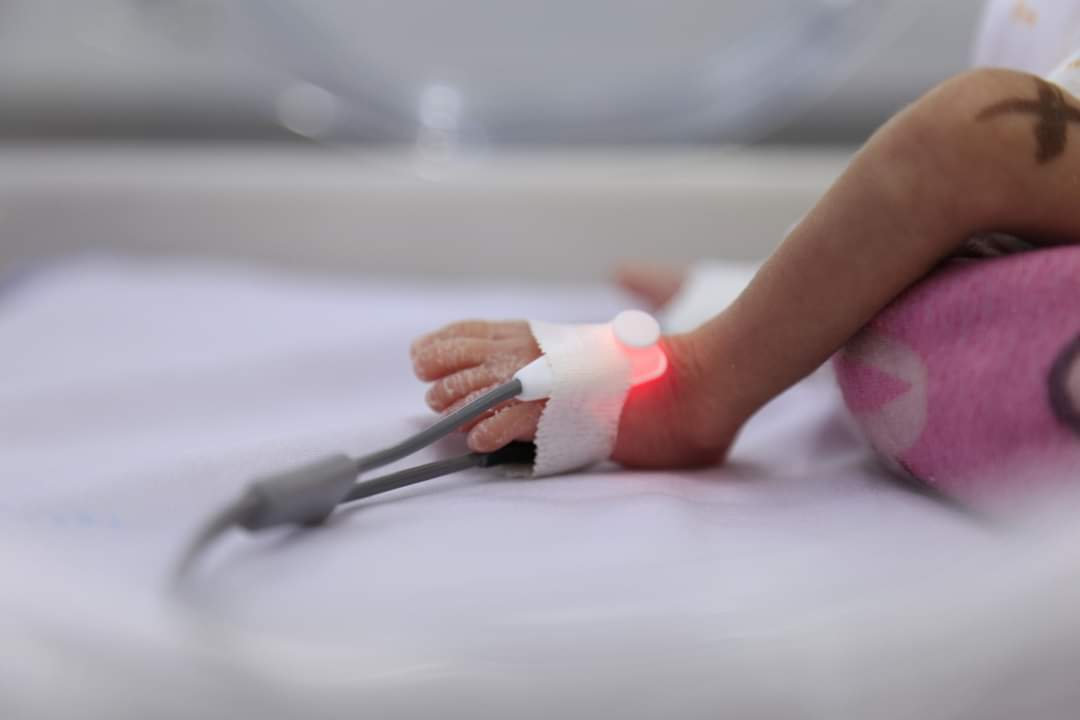
Bé gái con sản phụ H. ra đời với cân nặng 1.150g. Ảnh: BVCC
3 ngày sau mổ cả ekip phẫu thuật cũng như toàn bộ nhân viên y tế của Bệnh viện Từ Dũ có thể tạm thời yên tâm với tình trạng hồi phục của bệnh nhân. Sản phụ H. đã vượt qua cơn thập tử nhất sinh. Con của chị H. đang được các điều dưỡng và các bác sĩ sơ sinh chăm sóc mỗi ngày. Bé đã bước đầu tập bú rất tốt và có thể tự thở với oxy qua mũi. Chị H. đã cười thật tươi khi nghe chồng kể chuyện đi thăm con. Mọi đau đớn như tan biến hết.
Chị H không bị sốt, vết mổ khô, các ống dẫn lưu không ra thêm dịch. Tiểu cầu dần hồi phục từ 40.000/mm3 lên 56.000/mm3, chị H. có thể vận động tại chỗ và bắt đầu tập đi để sớm hồi phục.
Các bác sĩ giờ đây có thể "thở phào" và vui mừng chia sẻ: "Chị H. đã có niềm tin vững mạnh vào nhân viên y tế chúng tôi và tin vào cuộc sống hiện tại cũng như tương lai tốt đẹp phía trước".







Bình luận
Thông báo
Bạn đã gửi thành công.
Đăng nhập để tham gia bình luận
Đăng nhập với
Facebook Google